绝经后骨质疏松症(postmenopausal osteoporosis,POP)是一种与衰老有关的常见病,主要发生在绝经后妇女,由于雌激素缺乏导致骨量减少及骨组织结构变化,使骨脆性增多易于骨折,以及由骨折引起的疼痛、骨骼变形、出现合并症,乃至死亡等问题,严重地影响老年人的身体健康及生活质量,甚至缩短寿命,增加国家及家庭财力与人力负担。与绝经相关的骨质疏松症已是不可忽视的重要保健课题。1993年WHO对骨质疏松症定义为是全身性的骨量减少,伴随骨的微结构改变,导致骨脆性增加,因而骨折危险性增加的一种疾病。2001年美国国立卫生院共识会议提出,骨质疏松症是以骨强度受损为特征的骨骼疾病,导致骨折危险...[详细]
按病因分为原发性和继发性骨质疏松症。 Ⅰ型骨质疏松又称为绝经后骨质疏松,主要原因是雌激素缺乏,发生于女性患者,年龄在50~70岁,表现出骨量迅速流失,骨松质丢失更明显,骨折多发生在以骨松质为主的椎体,股骨上端及桡骨远端。 Ⅱ型骨质疏松又称老年性骨质疏松。与Ⅰ型比较,男性患者增加,但男女之比仍为1∶2,发病年龄多在70岁以上,表现为骨量缓慢丢失,骨松质与骨密质丢失速度大致相同,骨折好发部位除与Ⅰ型相同外,髋部骨折的发生率有所增加。 1983年,Riggs对Ⅰ、Ⅱ型骨质疏松症进行比较(表1)。 继发性骨质疏松是由其他病因引起的。如慢性疾病...[详细]
正常骨骼通过骨重建使骨质不断地得到更新。破骨细胞的溶骨作用在骨表面下挖空形成骨陷窝,随后由一群成骨细胞向骨陷窝移行,合成和分泌胶原以及与骨形成有关的多肽蛋白。钙离子沉积后形成骨基质,骨陷窝由新形成的骨基质得到修补,完成一个骨重建单位,周期大约为3~4个月。骨转换率是指旧骨吸收和新骨形成过程的速率,绝经后雌激素降低,骨转换增加,骨丢失增加,呈现高转换型骨质疏松。雌激素对骨质疏松发病的影响,主要是通过以下途经实现。 1.对钙调节激素的作用 雌激素可以增强肝25-羟化酶、肾1α-羟化酶活性,提高1,25-双羟维生素D水平,促进肠钙吸收,并使钙盐和磷盐在骨质中沉积,促进骨基质合成。雌激素...[详细]
骨质疏松症是一种隐匿发生的疾病,在没有发生骨折之前,往往没有任何症状,一旦发现驼背、身材变矮、或骨痛时,常常已经发生了骨折。因此,不能用临床症状进行诊断,疼痛的严重程度可用于判断治疗效果。 1.骨痛 骨质疏松的骨痛,通常是因小梁骨发生微骨折,当体位变动时肌肉及韧带牵拉引起,故可发生起坐痛、前屈后伸痛、行走痛、翻身痛及卧位痛等。通常用四级评分法反应疼痛程度,0分为无痛,1分为有时疼痛,2分为经常疼痛,但能忍受,3分为疼痛难忍,并影响工作及生活。 2.驼背或身材变矮 当脊椎发生压缩性骨折时出现。 3.局部压痛或叩击痛 其特点是不伴随局部红肿及发热。
1.骨折 是骨质疏松所致的最主要的并发症,如因骨折而卧床不起,则易导致肺炎,心血管疾病等并发病常发生脊椎、前臂及髋部骨折。与健康人发生骨折的区别是轻微外伤即发生骨折。 (1)脊椎骨折:提举或推拉重物,弯腰,轻微跌倒,或跌倒时臀部着地时即可发生脊椎压缩性骨折,出现急性及严重的腰、背疼痛,有时伴随身材变矮,或有神经根压迫性疼痛。如果脊椎压缩性骨折逐渐发生,则出现慢性腰背痛。 (2)前臂骨折:跌倒时一手或双手接触地面时易于发生。 (3)髋部骨折:轻微滑倒即可发生,常见于年龄较大的绝经后妇女。因髋部骨折发生后,15%~30%在1年内死于各种合并症,存活者中,约半数...[详细]
1.骨吸收生化指标: (1)尿Ca/Cr:骨吸收时骨钙进入血循环,引起血钙升高,尔后尿钙升高,故尿钙可以反映骨吸收状况。饮食中的钙含量、肠钙吸收及肾功能情况等影响血及尿钙水平,故特异性不强。空腹12h后的尿钙可避免食物的影响,主要反应骨吸收状况,为避免前日饮食的影响,空腹12h后的第一次尿弃去,留取空腹的第二次尿测定。 (2)尿HOP/Cr:尿HOP的50%为骨胶原的代谢产物,骨吸收增加时,比值升高。为避免饮食的影响,除需留取空腹的第二次尿之外,应在留尿标本的前3天禁食含胶原多的食物。 (3)Ⅰ型胶原吡啶交联物及末端肽:是骨、软骨及其他结缔组织中胶原的代谢产物,骨...[详细]
1.骨矿含量(BMD)测定:目前是诊断骨质疏松的主要依据,因为骨密度在很大程度上可以预测骨折的危险性,WHO于1994年修订骨量测定值的诊断标准为BMD或BMD较正常成年人平均值低2.5s以上,称为T-分(T-Score),其计算方法为(测定的BMD-正常成年人平均BMD)÷标准差。但骨折的发生不仅仅取决于BMD,而是与骨强度有关,骨强度由BMD与骨质量组成,因此,诊断方法还有待完善。 (1)BMD的测定方法: ①X线照片:是最早应用的定性或半定量的骨量测定法。所谓定性,是用肉眼观察骨组织与其旁的软组织之间的密度差,差别大者骨密度高,差别小者骨密度低,无差异者骨密度最低。此...[详细]
根据以上临床表现,实验室检查及辅助检查可以在骨质疏松早期即做出诊断。 骨矿含量是诊断骨质疏松的标准1994年WHO重新制订了以骨密度作为骨质疏松的诊断标准: 1.正常骨量 BMD或BMC较年轻成年人平均值低1个标准差以内。 2.骨量减少 BMD或BMC较年轻成年人平均值低1~2.5个标准差。 3.骨质疏松症 BMD或BMC较年轻成年人平均低2.5个标准差或以上。 4.严重的骨质疏松症(确定的骨质疏松症) 符合上述的骨质疏松症诊断标准。同时伴有一处或多处脆性骨折。 我国专家认为以骨量丢失平均值的2.5个标准差不利于骨...[详细]
1.激素替代疗法(HRT) 已有大量研究证实绝经后妇女单独应用雌激素或与孕激素联合应用可以预防骨量的丢失。一项绝经妇女雌、孕激素干预36个月的研究,结果证实安慰剂组腰椎BMD下降1.8%,髋骨BMD下降1.7%;而雌激素组与雌、孕激素联合治疗组结合雌激素(倍美力CEEs)0.625mg/d组、结合雌激素(CEEs)+甲羟孕酮(安宫黄体酮MPA)2.5mg/d组、结合雌激素(CEEs)+甲羟孕酮(MPA)10mg/d组、结合雌激素(CEEs)+微粒化孕酮200mg/d×12天/月组,腰椎BMD增加3.5%~5.0%,髋骨BMD增加1.7%。另一项多中心研究纳入9704名非黑人妇女,年龄≥65岁...[详细]
由绝经后骨质疏松所致的严重并发症中,在髋部骨折中有12%~14%的人于骨折后1年内死于循环、呼吸、消化等系统的各种并发症。存活者中50%行动不便。


 Ⅰ型骨质疏松又称为绝经后骨质疏松,主要原因是雌激素缺乏,发生于女性患者,年龄在50~70岁,表现出骨量迅速流失,骨松质丢失更明显,骨折多发生在以骨松质为主的椎体,股骨上端及桡骨远端。 Ⅱ型骨质疏松又称老年性骨质疏松。与Ⅰ型比较,男性患者增加,但男女之比仍为1∶2,发病年龄多在70岁以上,表现为骨量缓慢丢失,骨松质与骨密质丢失速度大致相同,骨折好发部位除与Ⅰ型相同外,髋部骨折的发生率有所增加。 1983年,Riggs对Ⅰ、Ⅱ型骨质疏松症进行比较(表1)。
Ⅰ型骨质疏松又称为绝经后骨质疏松,主要原因是雌激素缺乏,发生于女性患者,年龄在50~70岁,表现出骨量迅速流失,骨松质丢失更明显,骨折多发生在以骨松质为主的椎体,股骨上端及桡骨远端。 Ⅱ型骨质疏松又称老年性骨质疏松。与Ⅰ型比较,男性患者增加,但男女之比仍为1∶2,发病年龄多在70岁以上,表现为骨量缓慢丢失,骨松质与骨密质丢失速度大致相同,骨折好发部位除与Ⅰ型相同外,髋部骨折的发生率有所增加。 1983年,Riggs对Ⅰ、Ⅱ型骨质疏松症进行比较(表1)。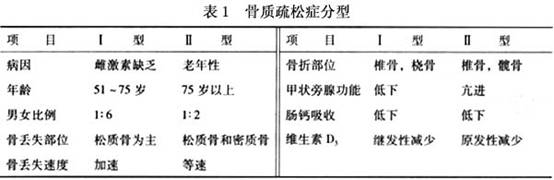 继发性骨质疏松是由其他病因引起的。如慢性疾病:慢性肾功能衰竭、胃切除、肠改道、钙吸收不良综合征、多发性骨髓瘤等;内分泌疾病:高泌乳素血症、甲状腺功能亢进、肾上腺皮质激素分泌过多、糖尿病、甲状旁腺功能亢进等。医源性因素:长期应用抗癫痫药、含铝抗酸剂、服用过量甲状腺素或长期应用糖皮质激素、促性腺激素释放激素(GnRH)激动剂等。 绝经后骨质疏松是多因素性疾病,遗传、生活方式、营养等均与发病有关。具有以下高危因素者易患绝经后骨质疏松症:白人及亚洲妇女、骨质疏松症家族史、或具有影响骨量的特殊基因的妇女、钙摄入不足、缺乏体力活动、大量吸烟及饮酒、早绝经或绝经前行双侧卵巢切除术者。是否发生骨质疏松症,取决于其骨峰值及其骨丢失的速度,骨峰值高及(或)骨丢失慢者,不易发生,骨峰值低及(或)骨丢失快者容易发生。 1.骨峰值 骨峰值指个人一生中的最高骨量,一般在25~35岁时达到。影响骨峰值的因素很多,其中遗传因素最为重要,营养、生活习惯等也有一些影响。 (1)遗传因素:决定骨峰值的70%~80%。例如黑人BMD高于白人及亚洲人,其骨质疏松性骨折发生率低,骨质疏松有家族倾向、单卵双胎的BMD差异较双卵双胎者小、男性的骨峰值高于女性、在有些国家,维生素D受体基因、雌激素受体基因、或胶原基因的多态性与BMD有关等,均证明骨峰值受遗传因素影响。 (2)营养:青春期内钙摄入量高者,骨峰值较高,对成熟骨BMC的影响可达6%。世界卫生组织推荐,青春期内元素钙摄入量应为每天1000mg。 (3)生活习惯:运动可增加BMD,如果坚持每天锻炼,其体力活动量高于平均量1SD时,其骨量较活动量低于平均量1SD者高7%~10%。但运动过度引起性腺功能低下而发生闭经时,骨量反而降低。骨峰值形成前大量吸烟、嗜酒者骨峰值低。 (4)原发性性腺功能不足及青春期发育延迟者,骨峰值低。 2.骨丢失率 妇女的骨丢失与增龄及绝经有关。 (1)与年龄相关的骨丢失:脊椎骨丢失一般自40~50岁开始,丢失率为每年0.8%~1.2%。四肢骨的丢失大约晚10年,即自50~60岁开始,丢失率为每年0.3%~0.6%,均呈线性,其发生机制不清楚,可能与骨形成减少有关。这种骨丢失的后果是骨小梁变细,不发生骨小梁的穿孔性变化。 (2)与绝经相关的骨丢失:不论年龄,妇女一旦绝经,体内的雌激素即急剧下降,骨丢失呈对数增加,骨小梁变细、变薄、乃至断裂(穿孔)。双侧卵巢切除术后,卵巢来源的性激素全部消失,骨丢失速度更快,此时脊椎骨丢失是四肢骨的两倍,丢失率高达每年4%~5%,持续5~10年后,骨丢失速度才减慢。四肢骨的骨丢失慢,丢失的持续时间也长。 动物试验及临床观察证实,去卵巢动物或绝经后妇女补充雌激素后,骨转换率降低,可以有效地。
继发性骨质疏松是由其他病因引起的。如慢性疾病:慢性肾功能衰竭、胃切除、肠改道、钙吸收不良综合征、多发性骨髓瘤等;内分泌疾病:高泌乳素血症、甲状腺功能亢进、肾上腺皮质激素分泌过多、糖尿病、甲状旁腺功能亢进等。医源性因素:长期应用抗癫痫药、含铝抗酸剂、服用过量甲状腺素或长期应用糖皮质激素、促性腺激素释放激素(GnRH)激动剂等。 绝经后骨质疏松是多因素性疾病,遗传、生活方式、营养等均与发病有关。具有以下高危因素者易患绝经后骨质疏松症:白人及亚洲妇女、骨质疏松症家族史、或具有影响骨量的特殊基因的妇女、钙摄入不足、缺乏体力活动、大量吸烟及饮酒、早绝经或绝经前行双侧卵巢切除术者。是否发生骨质疏松症,取决于其骨峰值及其骨丢失的速度,骨峰值高及(或)骨丢失慢者,不易发生,骨峰值低及(或)骨丢失快者容易发生。 1.骨峰值 骨峰值指个人一生中的最高骨量,一般在25~35岁时达到。影响骨峰值的因素很多,其中遗传因素最为重要,营养、生活习惯等也有一些影响。 (1)遗传因素:决定骨峰值的70%~80%。例如黑人BMD高于白人及亚洲人,其骨质疏松性骨折发生率低,骨质疏松有家族倾向、单卵双胎的BMD差异较双卵双胎者小、男性的骨峰值高于女性、在有些国家,维生素D受体基因、雌激素受体基因、或胶原基因的多态性与BMD有关等,均证明骨峰值受遗传因素影响。 (2)营养:青春期内钙摄入量高者,骨峰值较高,对成熟骨BMC的影响可达6%。世界卫生组织推荐,青春期内元素钙摄入量应为每天1000mg。 (3)生活习惯:运动可增加BMD,如果坚持每天锻炼,其体力活动量高于平均量1SD时,其骨量较活动量低于平均量1SD者高7%~10%。但运动过度引起性腺功能低下而发生闭经时,骨量反而降低。骨峰值形成前大量吸烟、嗜酒者骨峰值低。 (4)原发性性腺功能不足及青春期发育延迟者,骨峰值低。 2.骨丢失率 妇女的骨丢失与增龄及绝经有关。 (1)与年龄相关的骨丢失:脊椎骨丢失一般自40~50岁开始,丢失率为每年0.8%~1.2%。四肢骨的丢失大约晚10年,即自50~60岁开始,丢失率为每年0.3%~0.6%,均呈线性,其发生机制不清楚,可能与骨形成减少有关。这种骨丢失的后果是骨小梁变细,不发生骨小梁的穿孔性变化。 (2)与绝经相关的骨丢失:不论年龄,妇女一旦绝经,体内的雌激素即急剧下降,骨丢失呈对数增加,骨小梁变细、变薄、乃至断裂(穿孔)。双侧卵巢切除术后,卵巢来源的性激素全部消失,骨丢失速度更快,此时脊椎骨丢失是四肢骨的两倍,丢失率高达每年4%~5%,持续5~10年后,骨丢失速度才减慢。四肢骨的骨丢失慢,丢失的持续时间也长。 动物试验及临床观察证实,去卵巢动物或绝经后妇女补充雌激素后,骨转换率降低,可以有效地。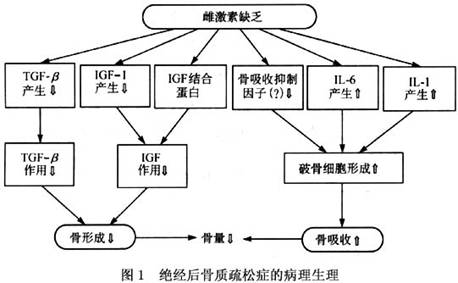
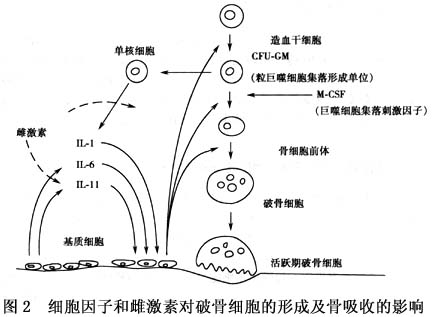 3.雌激素对骨细胞的直接作用 自从1988年komm在成骨细胞上发现了雌激素受体(ER),1990年Penlser又在破骨细胞上发现了雌激素受体,更加明确了雌激素与骨细胞的直接作用关系。雌激素可与成骨细胞和破骨细胞上的雌激素受体结合,直接抑制破骨细胞的溶酶体酶活性,降低其在骨切片上产生陷窝的能力。1996年Shevde在去势大鼠模型上证明雌激素可通过受体结合途径,直接抑制破骨细胞前体形成细胞(骨髓造血干细胞)的募集、分化,从而抑制破骨细胞活性,且利用细胞形态学方法证明,雌激素的这种作用是通过影响细胞周期诱导细胞凋亡来实现的。1997年kameda应用高度纯化的哺乳动物成熟的破骨细胞,也得出了相似的结论。Ernst证实雌激素增强了大鼠原始颅骨细胞的繁殖及细胞内胶原、IGF-I mRNA的表达。
3.雌激素对骨细胞的直接作用 自从1988年komm在成骨细胞上发现了雌激素受体(ER),1990年Penlser又在破骨细胞上发现了雌激素受体,更加明确了雌激素与骨细胞的直接作用关系。雌激素可与成骨细胞和破骨细胞上的雌激素受体结合,直接抑制破骨细胞的溶酶体酶活性,降低其在骨切片上产生陷窝的能力。1996年Shevde在去势大鼠模型上证明雌激素可通过受体结合途径,直接抑制破骨细胞前体形成细胞(骨髓造血干细胞)的募集、分化,从而抑制破骨细胞活性,且利用细胞形态学方法证明,雌激素的这种作用是通过影响细胞周期诱导细胞凋亡来实现的。1997年kameda应用高度纯化的哺乳动物成熟的破骨细胞,也得出了相似的结论。Ernst证实雌激素增强了大鼠原始颅骨细胞的繁殖及细胞内胶原、IGF-I mRNA的表达。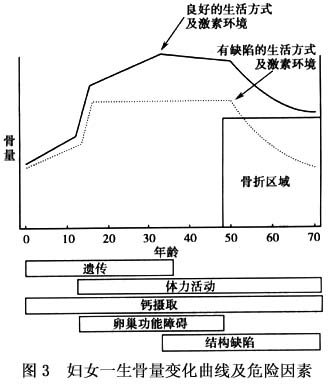 1.青年至老年期避免骨质疏松症的高危因素 这些因素包括大量的吸烟、酗酒、久坐的生活方式、厌食及服用某些药物(如皮质激素类、肝素和某些抗癫痫药物等)。应注重户外活动,日照、营养、适度负重锻炼并防止跌倒。 2.青年期注意钙的补充 这种方法与有规律的,适量的运动相结合,可使女性获得较理想的峰值骨量。 3.绝经后防止雌激素丧失 在绝经后第1个5~10年使用激素替代疗法预防骨质疏松症的效果是肯定的。然而,由于激素替代疗法有其适应证与禁忌证,应针对不同个体在医生监护下使用才是安全的。 4.在老年期补充钙剂和维生素D可以部分防止骨量丢失和骨质疏松性骨折,但是如果联合应用抗骨吸收药物(雌激素、降钙素、双磷酸盐等)将起到显著的治疗作用。 虽然有些危险因素如早绝经和骨质疏松家族史等是无法改变的,但通过以上干预措施确实可以使高危人群获益,减少骨质疏松症及骨折发病率。 5.防止老年人摔倒 有人报道每年约有1/3以上≥65岁的老年人摔倒,其中半数是再次发生的摔倒。10次摔倒中约有1次引起严重的损伤,如骨盆骨折,其他部位骨折,硬脑膜下血肿、其他部位的严重软组织损伤及头部损伤。老年人骨质疏松性骨折治疗较为困难,如长期卧床则使血流缓慢、肺及气管的分泌物排出不畅易至心血管疾病及肺部感染,这将使老年患者死亡率上升。因此防止老年人摔倒,避免骨折的发生,可以有效地改善老年人的生活质量。 与摔倒相关的因素有关节炎病;抑郁状态;静态平稳位(orthostasis);认知功能、视力、平衡、步态或肌力方面的障碍;使用多种药物等。与摔倒危险增加相关的药物有5-羟色胺再摄取抑制剂、三环类抗抑郁药、精神安定剂、利眠宁、抗惊厥药及一些抗心率失常药。 医生应了解患者有否摔倒的病史,并找出引起摔倒的危险因素并避免其发生。对家中的危险因素评估后应向病人提出针对性的建议,最常建议的措施是撤掉松动的地毯,改用较安全的鞋子(能包裹足部、低跟、薄底的大小合适的鞋),使用不滑的浴垫,在晚上使用照明装置和在楼梯上加装栏杆。这些行之有效的措施可使老人摔倒的危险降低约20%。 在专业人员指导下的平衡和步态训练以及增强肌力的锻炼,逐步减少及停止使用精神药物也与摔倒发生率下降有关。对于有眼病、晕厥、心律失常患者均应转眼科、心脏科医师处就诊以查明原因,针对性治疗,防止摔倒的发生。
1.青年至老年期避免骨质疏松症的高危因素 这些因素包括大量的吸烟、酗酒、久坐的生活方式、厌食及服用某些药物(如皮质激素类、肝素和某些抗癫痫药物等)。应注重户外活动,日照、营养、适度负重锻炼并防止跌倒。 2.青年期注意钙的补充 这种方法与有规律的,适量的运动相结合,可使女性获得较理想的峰值骨量。 3.绝经后防止雌激素丧失 在绝经后第1个5~10年使用激素替代疗法预防骨质疏松症的效果是肯定的。然而,由于激素替代疗法有其适应证与禁忌证,应针对不同个体在医生监护下使用才是安全的。 4.在老年期补充钙剂和维生素D可以部分防止骨量丢失和骨质疏松性骨折,但是如果联合应用抗骨吸收药物(雌激素、降钙素、双磷酸盐等)将起到显著的治疗作用。 虽然有些危险因素如早绝经和骨质疏松家族史等是无法改变的,但通过以上干预措施确实可以使高危人群获益,减少骨质疏松症及骨折发病率。 5.防止老年人摔倒 有人报道每年约有1/3以上≥65岁的老年人摔倒,其中半数是再次发生的摔倒。10次摔倒中约有1次引起严重的损伤,如骨盆骨折,其他部位骨折,硬脑膜下血肿、其他部位的严重软组织损伤及头部损伤。老年人骨质疏松性骨折治疗较为困难,如长期卧床则使血流缓慢、肺及气管的分泌物排出不畅易至心血管疾病及肺部感染,这将使老年患者死亡率上升。因此防止老年人摔倒,避免骨折的发生,可以有效地改善老年人的生活质量。 与摔倒相关的因素有关节炎病;抑郁状态;静态平稳位(orthostasis);认知功能、视力、平衡、步态或肌力方面的障碍;使用多种药物等。与摔倒危险增加相关的药物有5-羟色胺再摄取抑制剂、三环类抗抑郁药、精神安定剂、利眠宁、抗惊厥药及一些抗心率失常药。 医生应了解患者有否摔倒的病史,并找出引起摔倒的危险因素并避免其发生。对家中的危险因素评估后应向病人提出针对性的建议,最常建议的措施是撤掉松动的地毯,改用较安全的鞋子(能包裹足部、低跟、薄底的大小合适的鞋),使用不滑的浴垫,在晚上使用照明装置和在楼梯上加装栏杆。这些行之有效的措施可使老人摔倒的危险降低约20%。 在专业人员指导下的平衡和步态训练以及增强肌力的锻炼,逐步减少及停止使用精神药物也与摔倒发生率下降有关。对于有眼病、晕厥、心律失常患者均应转眼科、心脏科医师处就诊以查明原因,针对性治疗,防止摔倒的发生。 浙公网安备
33010902000463号
浙公网安备
33010902000463号



